卵子凍結は、現代の女性たちにとって非常に注目されている新たな選択肢です。
卵子凍結は、医療技術の進歩によって実現されました。卵子を凍結することで、女性は自分の将来の出産計画に選択肢を増やすことができます。
一体具体的にどのような流れなのでしょうか?当記事では、卵子凍結の具体的な流れとプロセス、想定されるリスクについて詳しく解説します。ぜひご一読ください。

この記事の監修医師 ーさらに詳しく
島袋 朋乃医師
日本産科婦人科学会専門医
卵子凍結の概要
卵子凍結は、女性が将来的に妊娠を望む場合に有益となりうる選択肢です。
医学の進歩により成功率が高くなっており、将来の妊娠の自由度を向上させる有用な方法として認知が拡大しています。
卵子凍結とは
卵子凍結とは、女性の卵子を取り出し、-196℃の液体窒素中に保存する医療技術です。凍結という名前が示す通り、卵子を冷凍保存します。
年齢と共に卵子の質・量が低下するため、若い時期に凍結しておき、将来の妊娠・出産に備えるのが目的となります。
卵子凍結の目的
卵子を凍結する目的は女性によって様々ですが、主な目的は次の通りです。
- 子育てのタイミングを自分で選びたい
- 現時点で出産を考えていない 、パートナーがいない
- 医療的な理由(例:癌治療)で損なわれる妊孕性(にんようせい)を温存しておきたい
卵子凍結は絶対的な妊娠が保証されているわけではありませんが、卵子の質と量は年齢とともに低下します。
より質が良い卵子を凍結しておくことで、将来の妊娠・出産できる可能性をより高められます。
卵子凍結のメリット
卵子凍結の主な目的は、女性が自分のペースでキャリアと子育てを両立できる選択肢を持つことです。メリットは次の通りです。
- 若い時期の質が良い卵子を保存できる
- 将来の妊娠計画に選択肢を増やすことができる
- 不妊リスクを軽減できる
卵子の質は年齢と共に低下します。よって、若い時期に健康な卵子を確保することで、将来的な妊娠成功率を高められるかもしれません。
また、質が良い卵子を凍結することで、将来の不妊リスクを軽減できます。
高額な費用を必要とする点や感染症などのリスクを伴う点はデメリットですが、女性にとって将来の妊孕性を維持する一助になる点は大きなメリットになるとして注目されています。
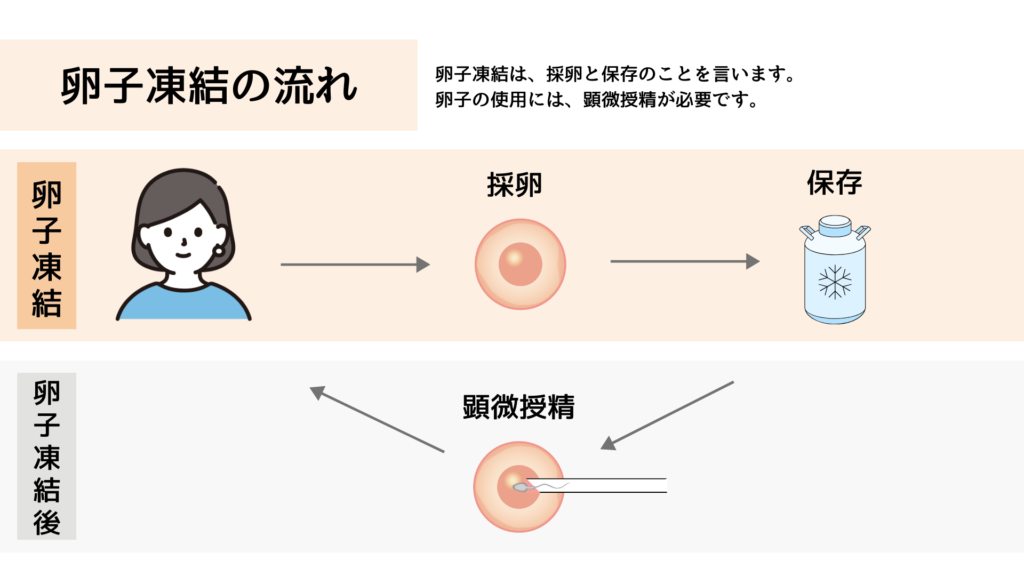
卵子凍結の流れ
卵子が凍結され保存されるまで、一般的には2週間程度で完了します。ただし、個々の体調やスケジュールにより変動します。
初診から卵子凍結までのプロセス
卵子凍結のスケジュールは以下の通りです。
- 初診・カウンセリング
- 排卵誘発
- 採卵
- 卵子の検査・評価
- 卵子の凍結
これらの過程は約2週間程度を要します。ただし、状況により所要時間は変動します。
初診・カウンセリング
初診では、卵子凍結の意義や手続き、リスクについて詳しく説明があります。また、健康状態や生活習慣、病歴などを問診票に記入し、必要な診察や検査を受けた上で、医師と共に最適な治療計画を立てます。
卵子の成熟を促す治療や採卵手術などの流れについて明確に説明を受け、 治療の目的や適応、リスクについて十分に理解した上で、排卵誘発のプロセスへと移行していきます。
排卵誘発
排卵誘発とは、排卵誘発剤を使って複数の卵子を成熟させる過程です。
排卵誘発には注射薬や内服薬が使用され、卵子を成熟させます。
通常、排卵周期で育つ卵子は1個ですが、排卵誘発剤を使用することで、採卵のために特別に複数の卵子を成熟させます。
月経がはじまったタイミングで排卵誘発剤の使用を開始して、約2週間毎日自己注射を行います。この期間は、自己注射に加えて内服薬も併用することがあります。排卵誘発の期間中は、2-3回超音波エコー検査を行い、卵子の成長個数などを確認するため通院が必要となります。
採卵前に卵子の成長を促す注射薬や点鼻薬を投与し、採卵に望みます。
採卵
超音波検査で卵子の成熟が確認されたら、いよいよ採卵のプロセスに移行します。
治療開始から約2週間後に行われるのが一般的です。卵子凍結における採卵では、膣から細い針を挿入し、卵胞から卵子を採取する方法が採用されています。卵胞液ごと卵子を吸引します。
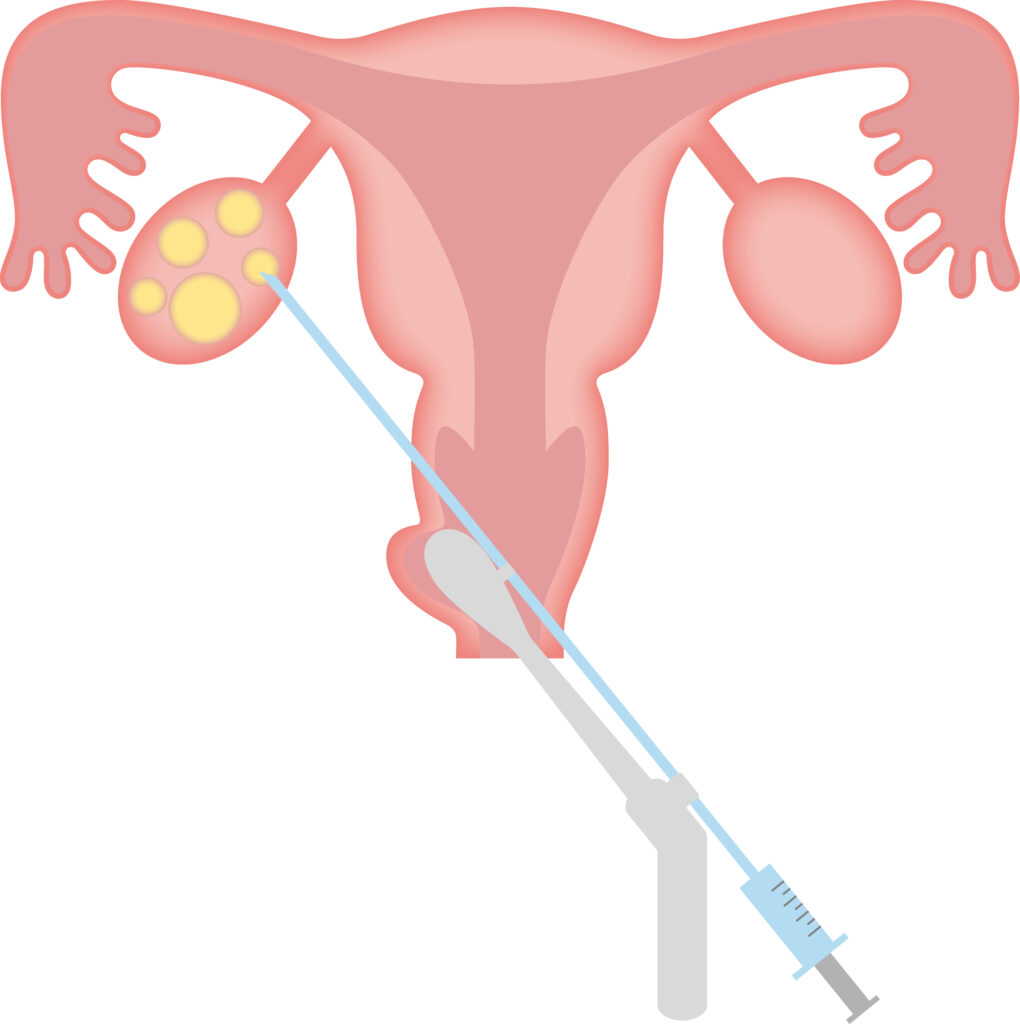
採卵は全身麻酔下で行われるのが一般的ですが、局所麻酔下で採卵に望むことも可能です。
全身麻酔下でおこなうよりも、麻酔による副作用が起きにくい点がメリットです。
採取した卵胞の中身が空といった空砲という現象によって採卵できない事態に遭遇する可能性もあります。加齢や前の生理周期で回収されなかった卵胞(遺残卵胞)などによって起こります。
採取した卵胞がすべて空砲だった場合、卵子凍結が見送られることもあります。想定される事態について説明を受け、理解しておくことが重要です。
卵子の検査・評価
採卵後、卵子は培養士という専門の技術者により確認され、成熟した卵子のみが凍結されます。
採卵できたとしても、未熟な卵子や変性卵子は、凍結の対象となりません。 クリニックによっては、体外成熟培養(IVM)という培養液を用いて未熟な卵子を体外で成熟させる方法をとることができる場合もあります。

卵子の凍結
卵子の選別後、卵子が凍結されます。「ガラス化法」を一般的に凍結方法として採用している機関が大半です。
ガラス化とは、液体を超急速に温度を下げ、結晶を作らずに凍結させる方法をいいます。
卵子凍結にもこの方法を採用しているケースが多く、卵子の細胞内液を急速に冷凍することで、細胞内に水晶を作らずに冷凍できます。
卵子凍結の「後」の流れ
凍結された卵子は、不妊治療で使用するタイミングがくるまで凍結保存されます。多くのクリニックや保管施設では女性の年齢が50歳になるまでの間、凍結保存することが可能です。
卵子の融解
凍結していた卵子を取り出し、融解液に浸し急速に融解させていきます。
凍結させていた卵子を融解させる際、細胞内に水晶が形成されると細胞内にダメージを残します。そのため、水晶を形成しないよう37℃に加温した融解液に浸し、急速に融解させる必要があります。
また、凍結する際に使用される凍結保護剤も、希釈しながら卵子の細胞質内から抜いていきます。 しかし、どんなに注意していても凍結・融解させるプロセスは卵子にストレスを与えます。稀に、凍結・融解のストレスによって、融解後生存できない卵子も存在します。
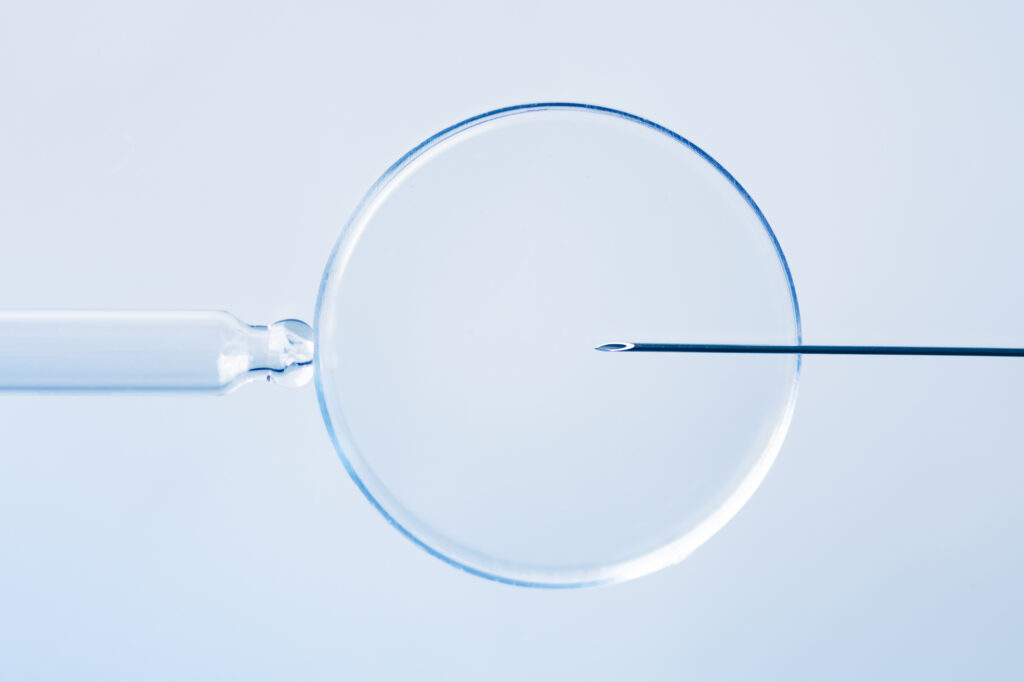
顕微授精
卵子のみを凍結させる未授精卵の受精は、顕微授精という方法で精子と受精させます。
顕微授精とは、別名「卵細胞質内精子注入法」といい、顕微鏡を用いて1個の精子を卵子の細胞内に注入する受精法です。
子宮へ移植
顕微授精後、およそ3~5日日間培養されます。培養され、受精卵から胚となり子宮内に移植されます。
胚移植は、麻酔下でおこないません。絶食や飲水の可否といった制限はありませんが、移植後安静の指示が出ることがあり、その場合は30分程度安静にしてから、歩行の許可が出ます。
稀に、子宮外妊娠といって、移植した胚が子宮内ではなく、子宮頚管や卵管に移動し着床してしまうケースがあります。胚移植にも不測の事態が起こりうる可能性があることを十分に理解しておきましょう
胚移植後、約2週間後に妊娠判定が行われます。
卵子凍結のリスク
卵子凍結にはメリットだけでなく、リスクもつきまといます。このリスクは個人によって異なるため、具体的な状況を考慮しながら最適な方法を選択することが重要です。
卵子の生存率と妊娠成功率
卵子の生存率は凍結法や凍結時の年齢によりますが、約90〜97%といわれています。しかしながら、凍結した卵子の受精率は約70%~80%であり、かつ妊娠率は約10%~40%です。
凍結した卵子の半数しか妊娠まで到達しません。さらに、凍結卵子の出生率は、論文にもよりますが、約4%~30%で、卵子凍結時の年齢はその成績に大きく影響します。
凍結した卵子のおよそ7割~8割が出生まで至りません。1)2)
卵子凍結は妊娠・出産を保証するものではないということを十分に理解しておきましょう。
卵巣過剰刺激症候群のリスク
排卵誘発薬の使用により、一部の女性では卵巣過剰刺激症候群(OHSS)という副作用が出る可能性があります。症状は軽度から重度まであり、重症の場合は入院治療が必要となります。
卵巣に多くの卵胞が成熟し、卵胞刺激ホルモンの過剰な分泌が起こることが特徴です。この状態に陥ると、腹痛や腹部の満腹感、胸の圧迫感などの症状が現れることがあります。
重症化すると、血栓症や腹水等の合併症が起こる可能性もあるため注意が必要です。
採卵手術のリスク
採卵手術には、麻酔リスク、出血リスク、感染リスク、手術による卵巣の損傷リスクなどがあります。
採卵手術にはリスクが伴いますが、適切な対策や管理により、これらのリスクを最小限に抑えることが可能です。麻酔のリスクを軽減するためには、事前に医師と詳しく相談し、適切な麻酔方法を選ぶことが重要です。
また、卵子凍結による妊娠・出産に実績があり、信頼できる医療機関を選ぶことが重要です。

<参考文献>
1)Avi Tsafrir, et al. J Assist Reprod Genet. 2022 Nov; 39(11): 2625-2633.
2)The Practice Committees of the American Soci- ety for Reproductive Medicine and the Society for Assisted Reproductive Technology: Mature oocyte cryopreservation: a guideline. Fertil Steril 2013; 99: 37-43.






